Afsløring af inflammation: Beskytter blev gerningsmand i kronisk sygdom
01. Dykning ned i inflammation og immunsystemet
Introduktion og oversigt
Betændelse er en grundlæggende reaktion fra kroppens immunsystem for at beskytte mod skader, såsom infektioner, skader og toksiner, og igangsætter helingsprocessen. Selvom det typisk er gavnligt i akutte situationer, kan betændelse, når den bliver kronisk, føre til alvorlige sundhedsmæssige konsekvenser og bidrage til en række sygdomme, herunder hjertesygdomme, diabetes og kræft. Forståelsen af betændelsens dobbelte natur—dens roller i både at beskytte og potentielt skade kroppen—er afgørende for at håndtere sundhed og forebygge sygdom.
Betændelse forklaret
Betændelse er immunsystemets reaktion på skadelige stimuli, kendetegnet ved rødme, varme, hævelse, smerte og tab af funktion. Denne proces er essentiel for kroppens helings- og forsvarsmekanismer og involverer et komplekst netværk af signalmolekyler og celler, der arbejder på at eliminere årsagen til cellebeskadigelse, rydde ud i døde celler og igangsætte vævsreparation. Men når betændelse varer ved ud over den indledende reaktion på skade eller infektion, kan det blive kronisk og bidrage til udviklingen af forskellige sygdomme.
En dybere forståelse af inflammationens rolle i sårheling er opstået, hvilket indikerer både gavnlige og skadelige virkninger. Forskning har belyst de molekylære og cellulære mekanismer, der kontrollerer inflammation i kutan vævsreparation, og understreger vigtigheden af at målrette den inflammatoriske fase for at modulere helingsresultatet. For eksempel fremhævede Eming, Krieg og Davidson (2007) den afgørende rolle af inflammation i etableringen af kutan homeostase efter skade, men også potentialet for inflammation til at forsinke heling og øge ardannelse, hvilket peger på kompleksiteten af inflammationens indvirkning på vævsreparation (Eming, Krieg & Davidson, 2007).
Dit immunsystem forklaret
Immunsystemet er en sofistikeret forsvarsmekanisme, der beskytter kroppen mod eksterne trusler, såsom bakterier, vira og toksiner, samt interne trusler, som kræftceller. Det består af to hovedkomponenter: det medfødte immunsystem, som giver øjeblikkelig men uspecifik forsvar, og det adaptive immunsystem, som giver en målrettet respons på specifikke patogener. Det medfødte system er den første forsvarslinje og er ansvarlig for den indledende inflammatoriske respons. I modsætning hertil involverer det adaptive system skabelsen af hukommelsesceller, der genkender og reagerer mere effektivt på tidligere mødt patogener.
Den inflammatoriske proces er integreret i immunsystemets funktion, idet den letter fjernelsen af skadelige stimuli og initierer vævsreparation. Nøgleaktører i inflammationsprocessen inkluderer hvide blodlegemer (leukocytter), såsom makrofager og neutrofiler, som opsluger og ødelægger patogener. Cytokiner, signalproteiner frigivet af celler, spiller afgørende roller i at mediere og regulere den inflammatoriske respons.
I forbindelse med sårheling er inflammation det første skridt, efterfulgt af vævsdannelse og ombygning. Immunsystemets regulering af inflammation er kompleks, med en balance mellem pro-inflammatoriske og anti-inflammatoriske signaler, der sikrer korrekt heling. Overdreven eller langvarig inflammation kan forstyrre denne balance, hvilket fører til nedsat sårheling og kronisk inflammation, hvilket understreger vigtigheden af at forstå og potentielt modulere immunresponset for at fremme sundhed og forebygge sygdom.
Det indviklede forhold mellem inflammation og immunsystemet er centralt for kroppens evne til at helbrede og forsvare sig selv. Forskning fortsætter med at afdække kompleksiteten af dette forhold, med det formål at udnytte de gavnlige aspekter af inflammation til heling, samtidig med at de skadelige virkninger mindskes.
I de næste kapitler vil vi udforske, hvordan inflammation overgår fra en beskyttende mekanisme til en potentiel patogen faktor i forskellige sygdomme, og implikationerne for behandlings- og forebyggelsesstrategier.
02. Når god inflammation bliver dårlig
Introduktion
Mens inflammation er en beskyttende og helbredende reaktion fra kroppen på skade eller infektion, kan den blive skadelig, når den vedvarer ud over sin nyttige fase. Kronisk inflammation er kernen i mange sygdomme, der plager mennesker, fra hjerte-kar-sygdomme til kræft og videre. Denne overgang fra en gavnlig til en skadelig tilstand understreger inflammations komplekse rolle i sundhed og sygdom.
Problem Inflammation
Kronisk inflammation er en tavs, men potent faktor i udviklingen af forskellige sygdomme. Den virker gennem forskellige mekanismer, herunder vedvarende aktivering af inflammatoriske veje, produktion af inflammatoriske molekyler og rekruttering af immunceller, der i stedet for at løse inflammationen bidrager til vævsskade og dysfunktion. Denne vedvarende tilstand af inflammation kan føre til DNA-skader, fremme celleproliferation, hæmme apoptose (programmeret celledød) og fremme angiogenese (dannelse af nye blodkar), hvilket alt sammen kan skabe grobund for kræft og andre kroniske sygdomme.
Et bemærkelsesværdigt eksempel er forbindelsen mellem kronisk inflammation og kardiovaskulære, metaboliske og renale sygdomme. Manabe (2011) fremhæver, hvordan fedmeinduceret kronisk lokal inflammation i fedtvæv spiller en afgørende rolle i udviklingen af hjertesvigt og kronisk nyresygdom, hvilket understreger sammenhængen mellem kroniske sygdomme gennem inflammatoriske processer (Manabe, 2011).
Ydermere diskuterer Furman et al. (2019), hvordan sociale, miljømæssige og livsstilsfaktorer kan fremme systemisk kronisk inflammation (SCI), hvilket fører til sygdomme, der samlet set repræsenterer de førende årsager til invaliditet og dødelighed på verdensplan, såsom hjerte-kar-sygdomme, kræft, diabetes mellitus, kronisk nyresygdom, ikke-alkoholisk fedtlever, samt autoimmune og neurodegenerative lidelser (Furman et al., 2019).
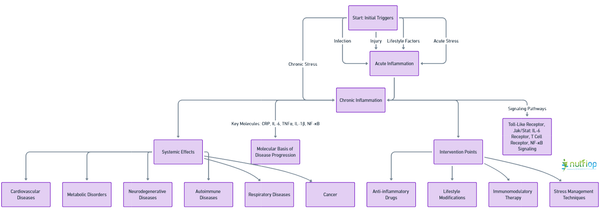
Interaktiv sygdomsgraf
Dette interaktive sygdomsskema illustrerer de veje, hvorigennem kronisk inflammation bidrager til en bred vifte af sygdomme. Det viser, hvordan indledende udløsere som infektion, skade eller livsstilsfaktorer kan udvikle sig til en kronisk inflammatorisk tilstand, og skitserer de nedstrøms effekter på forskellige kropssystemer samt fremhæver potentielle interventionspunkter for at forhindre sygdomsprogression.
Quiz i afsnit 2
1. Sandt eller Falsk: Akut inflammation fører altid til kronisk inflammation.
2. Hvilken af følgende sygdomme er ikke typisk forbundet med kronisk inflammation?
a. Type 2 diabetes
b. Alzheimers sygdom
c. Akut blindtarmsbetændelse
d. Kræft
3. Hvilken rolle spiller fedme i kronisk inflammation?
a. Det har ingen effekt på inflammation.
b. Det reducerer kronisk inflammation.
c. Det fremkalder kronisk lokal inflammation i fedtvæv.
d. Det løser straks betændelse.
4. Hvilke af følgende faktorer fremmer ikke systemisk kronisk inflammation (SCI)?
a. Fysisk skade
b. Dårlig kost
c. Regelmæssig motion
d. Psykologisk stress
Klik her for at afsløre svarene.
Svar: 1. Falsk, 2. c, 3. c, 4. c
Forståelsen af overgangen fra gavnlig akut inflammation til skadelig kronisk inflammation giver vigtige indsigter i sygdomsmekanismer og tilbyder potentielle strategier for tidlig diagnose, forebyggelse og behandling. Ved at adressere de underliggende årsager og processer ved kronisk inflammation kan det være muligt at mindske dens bidrag til en bred vifte af kroniske sygdomme.
03. Inflammation og allergiske reaktioner
Introduktion
Allergisk inflammation er en kompleks immunrespons udløst af eksponering for allergener. I modsætning til den gavnlige inflammation, der hjælper med heling, er allergisk inflammation en overreaktion af immunsystemet på harmløse stoffer som pollen, husstøvmider eller visse fødevarer. Denne overreaktion kan føre til en række allergiske sygdomme, herunder høfeber, eksem og astma, som påvirker en betydelig del af befolkningen verden over.
Allergier og inflammation
Processen med allergisk inflammation involverer aktivering af forskellige immunceller såsom mastceller, eosinofiler og T-lymfocytter. Ved udsættelse for et allergen producerer personer med sensitivitet Immunoglobulin E (IgE) antistoffer, der binder til receptorer på mastceller og basofiler. Denne binding udløser frigivelsen af histamin og andre inflammatoriske mediatorer, hvilket fører til symptomer som hævelse, rødme og kløe. Rollen af IgE og mastceller i initieringen af allergiske reaktioner understreger det indviklede forhold mellem immunsystemet og allergener (Barnes, 2011).
Eksem og astma
Eksem (atopisk dermatitis) og astma er kroniske tilstande karakteriseret ved allergisk inflammation. Eksem manifesterer sig som kløende, betændt hud, mens astma påvirker luftvejene og fører til vejrtrækningsbesvær. Begge tilstande drives af type 2-immune responser, der involverer Th2-celler og cytokiner som IL-4 og IL-13, som fremmer IgE-produktion og aktivering af eosinofiler. Samspillet mellem medfødte og adaptive immunresponser, der involverer celler som mastceller, basofiler og gruppe 2 innate lymfoide celler (ILC2'er), spiller en afgørende rolle i patologien af disse sygdomme (Kubo, 2017).
Behandling
Håndteringen af allergisk inflammation indebærer primært at undgå kendte allergener og bruge medicin til at kontrollere symptomerne. Kortikosteroider er effektive til at reducere inflammation, mens antihistaminer kan lindre kløe og hævelse ved at blokere histaminens virkning. For kroniske tilstande som astma og svære allergier kan immunterapi anvendes til gradvist at desensibilisere immunsystemet over for specifikke allergener.
Sektion 3 Quiz
1. Hvilke immunceller spiller en nøglerolle ved begyndelsen af en allergisk reaktion?
A) B-lymfocytter
B) Mastceller og eosinofiler
C) Røde blodlegemer
D) Blodplader
Klik her for at afsløre svaret.
Korrekt svar:: B) Mastceller og eosinofiler
Forklaring:
Mastceller og eosinofiler er afgørende i de indledende faser af en allergisk reaktion. Ved udsættelse for et allergen aktiveres disse celler og frigiver inflammatoriske mediatorer som histamin, hvilket fører til typiske allergisymptomer.
2. Hvad er funktionen af Th2-cytokiner i forbindelse med allergiske sygdomme som eksem og astma?
A) De mindsker produktionen af IgE.
B) De letter aktiveringen af Th1-celler.
C) De fremmer IgE-produktion og aktivering af eosinofiler.
D) De undertrykker mastcelledegranulering.
Klik her for at afsløre svaret.
Korrekt svar:: C) De fremmer IgE-produktion og eosinofil aktivering.
Forklaring:
Th2-cytokiner, herunder IL-4 og IL-13, er afgørende for at drive type 2-immunresponser, der er karakteristiske for allergiske tilstande, ved at fremme IgE-produktion og eosinofil aktivering. Dette forværrer den allergiske inflammation, der ses ved eksem og astma.
3. Beskriv rollen af Immunoglobulin E (IgE) i allergisk inflammation.
A) Det binder sig til antigener for at forhindre allergiske reaktioner.
B) Det produceres som en reaktion på ikke-allergiske stimuli.
C) Det binder sig til receptorer på mastceller og basofiler, hvilket udløser frigivelsen af inflammatoriske mediatorer.
D) Det deaktiverer eosinofiler og reducerer inflammation.
Klik her for at afsløre svaret.
Korrekt svar:: C) Det binder sig til receptorer på mastceller og basofiler, hvilket udløser frigivelsen af inflammatoriske mediatorer.
Forklaring:
IgE spiller en central rolle i allergiske reaktioner. Personer med allergier producerer IgE-antistoffer, der binder sig til receptorer på mastceller og basofiler. Denne interaktion får cellerne til at frigive forskellige inflammatoriske mediatorer, hvilket fører til allergiske symptomer.
4. Hvad er effektive behandlingsstrategier til håndtering af allergisk inflammation?
A) Øget eksponering for allergener
B) Brug af kortikosteroider og antihistaminer
C) Administration af antibiotika
D) Undgåelse af antiinflammatoriske medicin
Klik her for at afsløre svaret.
Korrekt svar:: B) Brug af kortikosteroider og antihistaminer.
Forklaring:
Håndtering af allergisk inflammation indebærer ofte at undgå kendte allergener og anvende medicin til at kontrollere symptomerne. Kortikosteroider reducerer inflammation, mens antihistaminer lindrer kløe og hævelse ved at blokere virkningen af histamin. Ved kroniske eller alvorlige allergier kan immunterapi også overvejes for gradvist at desensibilisere immunsystemet over for specifikke allergener.
Forståelse af mekanismerne bag allergisk inflammation er afgørende for at udvikle målrettede terapier til effektivt at behandle og forebygge allergiske sygdomme. Forskning fortsætter med at afdække de komplekse interaktioner mellem immunceller, mediatorer og miljøfaktorer i allergiske reaktioner, hvilket giver håb om nye og forbedrede behandlinger.
04. Inflammation og Autoimmun Sygdom
Introduktion
Autoimmune sygdomme opstår, når immunsystemet fejlagtigt angriber kroppens egne celler, hvilket fører til kronisk inflammation og forskellige sundhedsproblemer. Disse tilstande kan påvirke næsten enhver del af kroppen, herunder led, hud, hjerne og indre organer, hvilket resulterer i en bred vifte af symptomer og komplikationer.
Når din krop kæmper mod sig selv
Patogenesen af autoimmune sygdomme involverer et komplekst samspil mellem genetiske dispositioner og miljømæssige udløsere, hvilket fører til en nedbrydning af immunologisk tolerance. Centralt i denne proces er inflammationens rolle, som ikke kun tjener som en reaktion på vævsskade, men i sammenhæng med autoimmune sygdomme bidrager til vævsskade. For eksempel kan en gain-of-function mutation i phospholipase C gamma 2 forårsage alvorlig spontan inflammation og autoimmunitet ved at øge ekstern Ca2+ indtræden, hvilket fremhæver den genetiske basis for sådanne sygdomme (Yu et al., 2023). Tilsvarende er dysregulerede Toll-lignende receptor (TLR) veje, som er afgørende for medfødt immunitet, blevet impliceret i forskellige autoimmune sygdomme, hvilket understreger rollen af medfødte immunresponser i udviklingen af autoimmunitet (Chen, Szodoray, & Zeher, 2016).
Bekæmpelse af inflammation
Håndtering af inflammation er afgørende i behandlingen og håndteringen af autoimmune sygdomme. Strategier inkluderer brugen af antiinflammatoriske lægemidler, immunsuppressiva og biologiske midler, der målretter specifikke immunveje involveret i den inflammatoriske proces. For eksempel har monoklonale antistoffer, der målretter TNF-alpha, et cytokin væsentligt involveret i mediering af systemisk inflammation, været effektive til behandling af sygdomme som reumatoid arthritis og Crohns sygdom. Desuden tilbyder forståelsen af mikrobiomets indflydelse på immunresponser nye muligheder for terapeutisk intervention, da ændringer i tarmmikrobiota er blevet forbundet med flere autoimmune tilstande (Wu, Zegarra-Ruiz, & Diehl, 2020).
Quiz til afsnit 4
1. Hvad igangsætter immunsystemets angreb på kroppens egne celler i autoimmune sygdomme?
A) Eksterne patogener som bakterier og vira
B) En nedbrydning af immunologisk tolerance på grund af genetiske og miljømæssige faktorer
C) Direkte skade på væv og organer
D) En overproduktion af røde blodlegemer
Klik her for at afsløre svaret.
Korrekt svar:: B) En nedbrydning af immunologisk tolerance på grund af genetiske og miljømæssige faktorer.
Forklaring:
Autoimmune sygdomme opstår, når der er en svigt i immunologisk tolerance, hvilket får immunsystemet til fejlagtigt at angribe kroppens egne celler. Dette komplekse samspil mellem genetiske dispositioner og miljømæssige udløsere resulterer i kronisk inflammation og vævsskade.
2. Hvordan spiller inflammation en rolle i udviklingen og progressionen af autoimmune sygdomme?
A) Det signalerer kroppen til at producere flere hvide blodlegemer.
B) Det fungerer udelukkende som en beskyttende reaktion på skade.
C) Det bidrager til vævsskade og forværrer sygdommen.
D) Det har ingen væsentlig indvirkning på autoimmune sygdomme.
Klik her for at afsløre svaret.
Korrekt svar:: C) Det bidrager til vævsskade og forværrer sygdommen.
Forklaring:
I forbindelse med autoimmune sygdomme er inflammation ikke blot en reaktion på vævsskade, men en central faktor, der bidrager til vævsskade. Kronisk inflammation drevet af autoimmun aktivitet forværrer tilstanden og kan føre til forskellige komplikationer.
3. Hvilken rolle spiller genetiske faktorer i udviklingen af autoimmune tilstande?
A) De har en mindre indvirkning sammenlignet med livsstilsvalg.
B) Genetiske dispositioner kan i væsentlig grad påvirke risikoen for at udvikle autoimmune sygdomme.
C) Kun miljømæssige faktorer er ansvarlige for autoimmune tilstande.
D) Genetiske faktorer påvirker kun sværhedsgraden, ikke sandsynligheden, for autoimmune sygdomme.
Klik her for at afsløre svaret.
Korrekt svar:: B) Genetiske dispositioner kan i væsentlig grad påvirke risikoen for at udvikle autoimmune sygdomme.
Forklaring:
Genetiske faktorer spiller en afgørende rolle i autoimmune sygdomme og disponerer individer for en højere risiko for at udvikle disse tilstande. Mens miljømæssige udløsere også er vigtige, kan den genetiske basis bestemme modtageligheden for autoimmune reaktioner.
4. Hvorfor er det vigtigt at håndtere inflammation i behandlingen af autoimmune sygdomme?
A) Inflammation spiller ingen rolle i autoimmune sygdomme og behøver ikke behandling.
B) Reduktion af inflammation kan lindre symptomer og forhindre yderligere vævsskade.
C) Håndtering af inflammation hjælper kun med at forbedre det fysiske udseende af symptomerne.
D) Inflammationshåndtering er kun nødvendig i de indledende faser af autoimmune sygdomme.
Klik her for at afsløre svaret.
Korrekt svar:: B) Reduktion af inflammation kan lindre symptomer og forhindre yderligere vævsskade.
Forklaring:
Ved autoimmune sygdomme er håndtering af inflammation kritisk, da det hjælper med at lindre symptomer og forhindrer yderligere skader på væv forårsaget af kroniske inflammatoriske reaktioner. Effektiv inflammationshåndtering er en nøgleaspekt i behandlingsstrategier, der forbedrer livskvaliteten for de berørte.
Det indviklede forhold mellem inflammation og autoimmunitet fremhæver vigtigheden af at forstå immunregulering og de faktorer, der fører til dysregulering af immunsystemet. Fremskridt inden for genetisk og molekylærbiologisk forskning fortsætter med at afdække kompleksiteten af autoimmune sygdomme, hvilket lover mere målrettede og effektive behandlinger til håndtering af inflammation og autoimmunitet. (Yu et al., 2005), (Chen, Szodoray, & Zeher, 2016), (Wu, Zegarra-Ruiz, & Diehl, 2020).
05. Betændelsens effekt på kroppen
Introduktion
Kronisk inflammation anerkendes i stigende grad som en kritisk faktor i udviklingen af en bred vifte af sygdomme. Mens akut inflammation er en vital del af kroppens forsvarsmekanisme, kan kronisk inflammation føre til skadelige virkninger på tværs af forskellige organsystemer og bidrage til patogenesen af adskillige aldersrelaterede og metaboliske sygdomme samt kræft.
Hjertet
Kronisk inflammation spiller en afgørende rolle i udviklingen af hjerte-kar-sygdomme. Det bidrager til dannelsen af aterosklerotiske plaques, som kan føre til hjerteanfald og slagtilfælde. Inflammatoriske cytokiner og celler er involveret i alle stadier af aterosklerose, fra den indledende endoteliale skade til den endelige bristning af plaque. Tilstedeværelsen af systemisk kronisk inflammation (SCI) er også en forudsigelse for dårlige resultater hos patienter med hjerte-kar-sygdomme, hvilket understreger behovet for strategier til at håndtere inflammation for at reducere kardiovaskulær risiko (Furman et al., 2019).
Hjernen
Inflammation er også impliceret i flere neurodegenerative sygdomme, såsom Alzheimers sygdom og Parkinsons sygdom. Kronisk inflammation kan forværre neurodegeneration gennem aktivering af mikroglia, hjernens residente immunceller, hvilket fører til frigivelse af proinflammatoriske cytokiner og neurotoksiske stoffer. Denne inflammatoriske proces bidrager til progressionen af neurodegeneration og de kliniske manifestationer af disse sygdomme.
Metaboliske sygdomme
Kronisk inflammation er en nøglefaktor i udviklingen af insulinresistens og type 2-diabetes. Især inflammation i fedtvæv spiller en kritisk rolle i udviklingen af metabolisk syndrom. Inflammatoriske cytokiner forstyrrer insulinsignaleringen, hvilket fører til nedsat glukoseoptagelse og øget risiko for diabetes. Håndtering af inflammation gennem livsstilsinterventioner, såsom kost og motion, kan forbedre insulinfølsomheden og hjælpe med at kontrollere metaboliske sygdomme.
Kræft
Betændelse bidrager til initiering, progression og metastase af kræft. Inflammatoriske celler og cytokiner i tumorens mikromiljø fremmer tumorvækst, angiogenese og undertrykkelse af immunresponsen mod tumoren. Kronisk betændelse kan også føre til DNA-skader, hvilket bidrager til mutagenesen, der initierer kræftudvikling. Strategier, der målretter inflammatoriske veje, undersøges som potentielle terapier til forebyggelse og behandling af kræft.
Sektion 5 Quiz
1. Hvordan bidrager kronisk inflammation til udviklingen af hjerte-kar-sygdomme?
A) Ved at sænke kolesterolniveauer
B) Ved at fremme dannelsen af aterosklerotiske plaques
C) Ved at forbedre endotelial funktion
D) Ved at reducere blodtrykket
Klik her for at afsløre svaret.
Korrekt svar:: B) Ved at fremme dannelsen af aterosklerotiske plaques
Forklaring:
Kronisk inflammation er en nøglefaktor i udviklingen af hjerte-kar-sygdomme, primært gennem dens rolle i at fremme dannelsen af aterosklerotiske plaques. Disse plaques kan føre til hjerteanfald og slagtilfælde ved at indsnævre og hærde arterierne.
2. På hvilken måde er inflammation involveret i neurodegenerative sygdomme som Alzheimers?
A) Ved at beskytte neuroner mod skade
B) Ved at fremme neurogenese
C) Ved at aktivere mikroglia og frigive proinflammatoriske cytokiner
D) Ved at forbedre synaptisk funktion
Klik her for at afsløre svaret.
Korrekt svar:: C) Ved at aktivere mikroglia og frigive proinflammatoriske cytokiner
Forklaring:
Inflammation spiller en væsentlig rolle i neurodegenerative sygdomme som Alzheimers ved at aktivere mikroglia, hjernens residente immunceller. Dette fører til frigivelse af proinflammatoriske cytokiner og neurotoksiske stoffer, hvilket forværrer neurodegenerationen og bidrager til sygdommens progression.
3. Beskriv rollen af inflammation i metabolisk syndrom og type 2-diabetes.
A) Det forbedrer insulinfølsomheden
B) Det fremmer insulinresistens
C) Det øger glukoseoptagelsen i væv
D) Det reducerer kropsfedt
Klik her for at afsløre svaret.
Korrekt svar:: B) Det fremmer insulinresistens.
Forklaring:
Kronisk inflammation er en kritisk drivkraft for insulinresistens, et kendetegn ved metabolisk syndrom og type 2-diabetes. Inflammatoriske cytokiner, især fra fedtvæv, forstyrrer insulinsignaleringen, hvilket fører til nedsat glukoseoptagelse og øget risiko for at udvikle disse metaboliske sygdomme.
4. Forklar forholdet mellem kronisk inflammation og kræft.
A) Inflammation mindsker tumorvækst og metastase
B) Inflammatoriske celler og cytokiner i tumorens mikromiljø hæmmer kræftudvikling
C) Kronisk inflammation kan føre til DNA-skader og fremme tumorvækst, angiogenese og immunsuppression
D) Inflammation forbedrer immunsystemets evne til at målrette og ødelægge kræftceller
Klik her for at afsløre svaret.
Korrekt svar:: C) Kronisk inflammation kan føre til DNA-skader og fremme tumorvækst, angiogenese og immunsuppression.
Forklaring:
Kronisk inflammation bidrager til initiering, progression og metastase af kræft. Inflammatoriske celler og cytokiner i tumorens mikromiljø understøtter tumorvækst og overlevelse, fremmer udviklingen af nye blodkar (angiogenese) og undertrykker immunresponsen mod tumoren, hvilket dermed letter kræftprogression.
Kronisk inflammation er en fællesnævner, der forbinder en lang række sygdomme og fremhæver vigtigheden af at håndtere inflammation for at forbedre sundhedsresultater. Forståelse af de mekanismer, hvormed inflammation bidrager til sygdom, kan informere udviklingen af målrettede terapier for at mindske dens skadelige virkninger. (Furman et al., 2019)


