Descoperirea inflamației: Protector transformat în făptaș în bolile cronice
01. Aprofundarea inflamației și a sistemului imunitar
Introducere și prezentare generală
Inflamația este un răspuns fundamental al sistemului imunitar al organismului pentru a proteja împotriva riscurilor, cum ar fi infecțiile, leziunile și toxinele, inițiind procesul de vindecare. Deși este de obicei benefică în situații acute, atunci când inflamația devine cronică, aceasta poate avea consecințe grave asupra sănătății, contribuind la o serie de boli, inclusiv boli de inimă, diabet și cancer. Înțelegerea naturii duale a inflamației - rolurile sale atât în protejarea, cât și în afectarea potențială a organismului - este esențială pentru gestionarea sănătății și prevenirea bolilor.
Inflamația explicată
Inflamația este răspunsul sistemului imunitar la stimuli nocivi, caracterizat prin roșeață, căldură, umflături, durere și pierderea funcțiilor. Acest proces este esențial pentru mecanismele de vindecare și apărare ale organismului, implicând o rețea complexă de molecule de semnalizare și celule care acționează pentru a elimina cauza leziunilor celulare, pentru a elimina celulele moarte și pentru a iniția repararea țesuturilor. Cu toate acestea, atunci când inflamația persistă dincolo de răspunsul inițial la leziune sau infecție, ea poate deveni cronică și poate contribui la evoluția diferitelor boli.
A apărut o înțelegere mai profundă a rolului inflamației în repararea rănilor, indicând atât efecte benefice, cât și dăunătoare. Cercetările au elucidat mecanismele moleculare și celulare care controlează inflamația în repararea țesutului cutanat, subliniind importanța direcționării fazei inflamatorii pentru a modula rezultatul vindecării. De exemplu, Eming, Krieg și Davidson (2007) au evidențiat rolul esențial al inflamației în stabilirea homeostaziei cutanate după leziune, dar și potențialul inflamației de a întârzia vindecarea și de a crește cicatricile, subliniind complexitatea impactului inflamației asupra reparării țesuturilor(Eming, Krieg și Davidson, 2007).
Explicarea sistemului imunitar
Sistemul imunitar este un mecanism sofisticat de apărare care protejează organismul împotriva amenințărilor externe, cum ar fi bacteriile, virușii și toxinele, precum și împotriva amenințărilor interne, cum ar fi celulele canceroase. Acesta cuprinde două componente principale: sistemul imunitar înnăscut, care asigură o apărare imediată, dar nespecifică, și sistemul imunitar adaptiv, care oferă un răspuns direcționat la agenți patogeni specifici. Sistemul înnăscut este prima linie de apărare și este responsabil de răspunsul inflamator inițial. În schimb, sistemul adaptiv implică crearea de celule memorie care recunosc și răspund mai eficient la agenții patogeni întâlniți anterior.
Procesul inflamator face parte integrantă din funcționarea sistemului imunitar, facilitând eliminarea stimulilor nocivi și inițiind repararea țesuturilor. Printre principalii actori ai procesului inflamator se numără globulele albe (leucocite), cum ar fi macrofagele și neutrofilele, care înghit și distrug agenții patogeni. Citokinele, proteine de semnalizare eliberate de celule, joacă un rol crucial în medierea și reglarea răspunsului inflamator.
În contextul vindecării rănilor, inflamația este prima etapă, urmată de formarea și remodelarea țesuturilor. Reglarea inflamației de către sistemul imunitar este complexă, un echilibru între semnalele proinflamatorii și antiinflamatorii asigurând vindecarea corespunzătoare. O inflamație excesivă sau prelungită poate perturba acest echilibru, ducând la afectarea vindecării rănilor și la inflamație cronică, subliniind importanța înțelegerii și, eventual, a modulării răspunsului imunitar pentru a promova sănătatea și a preveni boala.
Relația complexă dintre inflamație și sistemul imunitar este esențială pentru capacitatea organismului de a se vindeca și de a se apăra. Cercetările continuă să deslușească complexitatea acestei relații, cu scopul de a valorifica aspectele benefice ale inflamației pentru vindecare, atenuând în același timp efectele sale nocive.
În capitolele următoare, vom explora modul în care inflamația trece de la un mecanism de protecție la un potențial factor patogen în diferite boli, precum și implicațiile pentru strategiile de tratament și prevenire.
02. Când inflamația bună merge prost
Introducere
Deși inflamația este un răspuns protector și vindecător al organismului la leziuni sau infecții, ea poate deveni dăunătoare atunci când persistă dincolo de faza sa utilă. Inflamația cronică se află la baza multor boli care afectează oamenii, de la bolile cardiovasculare la cancer și nu numai. Această trecere de la o stare benefică la una dăunătoare evidențiază rolul complex al inflamației în sănătate și boală.
Inflamație problematică
Inflamația cronică este un factor tăcut, dar puternic în dezvoltarea diferitelor boli. Aceasta acționează prin diferite mecanisme, inclusiv activarea persistentă a căilor inflamatorii, producerea de molecule inflamatorii și recrutarea de celule imunitare care, în loc să rezolve inflamația, contribuie la deteriorarea și disfuncția țesuturilor. Această stare persistentă de inflamație poate duce la deteriorarea ADN-ului, poate favoriza proliferarea celulară, poate inhiba apoptoza (moartea celulară programată) și poate încuraja angiogeneza (formarea de noi vase de sânge), toate acestea putând crea premisele pentru cancer și alte boli cronice.
Un exemplu notabil este legătura dintre inflamația cronică și bolile cardiovasculare, metabolice și renale. Manabe (2011) subliniază modul în care inflamația cronică locală indusă de obezitate în țesutul adipos joacă un rol crucial în dezvoltarea insuficienței cardiace și a bolii renale cronice, subliniind interconectarea bolilor cronice prin procese inflamatorii (Manabe, 2011).
Mai mult, Furman et al. (2019) discută despre modul în care factorii sociali, de mediu și stilul de viață pot promova inflamația cronică sistemică (SCI), ducând la boli care reprezintă în mod colectiv principalele cauze de invaliditate și mortalitate la nivel mondial, cum ar fi bolile cardiovasculare, cancerul, diabetul zaharat, boala renală cronică, boala ficatului gras non-alcoolic și tulburările autoimune și neurodegenerative (Furman et al., 2019).
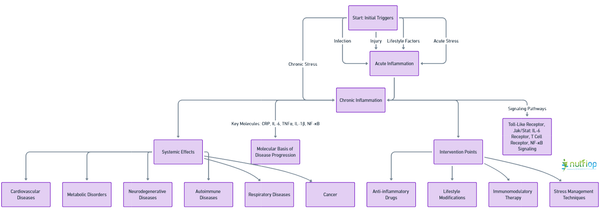
Diagrama interactivă a bolilor
Acest grafic interactiv al bolilor ilustrează căile prin care inflamația cronică contribuie la o gamă largă de boli. Acesta arată modul în care factorii declanșatori inițiali, cum ar fi infecțiile, leziunile sau factorii legați de stilul de viață, pot evolua către o stare inflamatorie cronică, evidențiind efectele în aval asupra diferitelor sisteme ale organismului și subliniind punctele potențiale de intervenție pentru a preveni evoluția bolii.
Secțiunea 2 Test
1. Adevărat sau fals: Inflamația acută duce întotdeauna la inflamație cronică.
2. Care dintre următoarele boli nu este de obicei asociată cu inflamația cronică?
a. Diabetul de tip 2
b. Boala Alzheimer
c. Apendicita acută
d. Cancerul
3. Ce rol joacă obezitatea în inflamația cronică?
a. Nu are niciun efect asupra inflamației.
b. Reduce inflamația cronică.
c. Induce inflamație cronică locală în țesutul adipos.
d. Rezolvă imediat inflamația.
4. Care dintre următorii factori nu favorizează inflamația cronică sistemică (SCI)?
a. Vătămarea corporală
b. Dieta necorespunzătoare
c. Exerciții fizice regulate
d. Stresul psihologic
Faceți clic aici pentru a afla răspunsurile.
Răspunsuri: 1. Fals, 2. c, 3. c, 4. c
Înțelegerea tranziției de la inflamația acută benefică la inflamația cronică dăunătoare oferă informații esențiale cu privire la mecanismele bolilor și oferă strategii potențiale pentru diagnosticarea precoce, prevenirea și tratamentul. Prin abordarea cauzelor și proceselor care stau la baza inflamației cronice, ar putea fi posibilă atenuarea contribuției acesteia la o gamă largă de boli cronice.
03. Inflamația și răspunsurile alergice
Introducere
Inflamația alergică este un răspuns imun complex declanșat de expunerea la alergeni. Spre deosebire de inflamația benefică care ajută la vindecare, inflamația alergică este o reacție exagerată a sistemului imunitar la substanțe inofensive precum polenul, acarienii sau anumite alimente. Această reacție exagerată poate duce la o varietate de boli alergice, inclusiv febra fânului, eczeme și astm, care afectează o parte semnificativă a populației din întreaga lume.
Alergiile și inflamația
Procesul de inflamație alergică implică activarea diferitelor celule imunitare, cum ar fi mastocitele, eozinofilele și limfocitele T. La expunerea la un alergen, persoanele cu sensibilitate produc anticorpi de imunoglobulină E (IgE) care se leagă de receptorii de pe mastocite și bazofile. Această legătură declanșează eliberarea de histamină și alți mediatori inflamatori, ducând la simptome precum umflături, roșeață și mâncărime. Rolul IgE și al mastocitelor în inițierea răspunsurilor alergice subliniază relația complexă dintre sistemul imunitar și alergeni (Barnes, 2011).
Eczeme și astm
Eczema (dermatita atopică) și astmul sunt afecțiuni cronice caracterizate prin inflamații alergice. Eczema se manifestă prin mâncărime și inflamarea pielii, în timp ce astmul afectează căile respiratorii, ducând la dificultăți de respirație. Ambele afecțiuni sunt determinate de răspunsuri imune de tip 2, care implică celule Th2 și citokine precum IL-4 și IL-13, care promovează producția de IgE și activarea eozinofilelor. Interacțiunea dintre răspunsurile imune înnăscute și adaptative, care implică celule precum mastocitele, bazofilele și celulele limfoide înnăscute de grup 2 (ILC2s), joacă un rol crucial în patologia acestor boli (Kubo, 2017).
Tratament
Gestionarea inflamației alergice implică în primul rând evitarea alergenilor cunoscuți și utilizarea medicamentelor pentru a controla simptomele. Corticosteroizii sunt eficienți în reducerea inflamației, în timp ce antihistaminicele pot ameliora mâncărimea și umflarea prin blocarea acțiunii histaminei. Pentru afecțiuni cronice precum astmul și alergiile severe, se poate recurge la imunoterapie pentru a desensibiliza treptat sistemul imunitar la anumiți alergeni.
Secțiunea 3 Test
1. Ce celule imunitare joacă un rol cheie în declanșarea unui răspuns alergic?
A) limfocitele B
B) mastocite și eozinofile
C) Celule roșii din sânge
D) Plachete
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Mastocite și eozinofile
Explicație:
Mastocitele și eozinofilele sunt esențiale în stadiile inițiale ale unui răspuns alergic. La expunerea la un alergen, aceste celule sunt activate și eliberează mediatori inflamatori precum histamina, ducând la simptome alergice tipice.
2. Care este funcția citokinelor Th2 în contextul bolilor alergice precum eczema și astmul?
A) Acestea scad producția de IgE.
B) Acestea facilitează activarea celulelor Th1.
C) Acestea favorizează producția de IgE și activarea eozinofilelor.
D) Acestea suprimă degranularea mastocitelor.
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: C) Acestea favorizează producția de IgE și activarea eozinofilelor.
Explicație:
Citokinele Th2, inclusiv IL-4 și IL-13, sunt esențiale în declanșarea răspunsurilor imune de tip 2 caracteristice afecțiunilor alergice prin promovarea producției de IgE și a activării eozinofilelor. Acest lucru exacerbează inflamația alergică observată în eczeme și astm.
3. Descrieți rolul imunoglobulinei E (IgE) în inflamația alergică.
A) Se leagă de antigeni pentru a preveni reacțiile alergice.
B) Este produsă ca răspuns la stimuli non-alergici.
C) Se leagă de receptorii de pe mastocite și bazofile, declanșând eliberarea de mediatori inflamatori.
D) Dezactivează eozinofilele și reduce inflamația.
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: C) Se leagă de receptorii de pe mastocite și bazofile, declanșând eliberarea de mediatori inflamatori.
Explicație:
IgE joacă un rol central în reacțiile alergice. Persoanele alergice produc anticorpi IgE care se leagă de receptorii de pe mastocite și bazofile. Această interacțiune determină celulele să elibereze diverși mediatori inflamatori, ducând la simptome alergice.
4. Care sunt strategiile de tratament eficiente pentru gestionarea inflamației alergice?
A) Creșterea expunerii la alergeni
B) Utilizarea de corticosteroizi și antihistaminice
C) Administrarea de antibiotice
D) Evitarea medicamentelor antiinflamatoare
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Utilizarea de corticosteroizi și antihistaminice.
Explicație:
Gestionarea inflamației alergice implică adesea evitarea alergenilor cunoscuți și utilizarea de medicamente pentru a controla simptomele. Corticosteroizii reduc inflamația, în timp ce antihistaminicele ameliorează mâncărimea și umflarea prin blocarea acțiunii histaminei. În cazul alergiilor cronice sau severe, poate fi luată în considerare și imunoterapia pentru a desensibiliza treptat sistemul imunitar la anumiți alergeni.
Înțelegerea mecanismelor inflamației alergice este esențială pentru dezvoltarea de terapii țintite pentru tratarea și prevenirea eficientă a bolilor alergice. Cercetările continuă să dezvăluie interacțiunile complexe dintre celulele imunitare, mediatori și factorii de mediu în răspunsurile alergice, oferind speranțe pentru tratamente noi și îmbunătățite.
04. Inflamația și bolile autoimune
Introducere
Bolile autoimune apar atunci când sistemul imunitar țintește în mod eronat propriile celule ale organismului, ducând la inflamații cronice și diverse probleme de sănătate. Aceste afecțiuni pot afecta aproape orice parte a corpului, inclusiv articulațiile, pielea, creierul și organele interne, ducând la o gamă largă de simptome și complicații.
Când corpul tău se luptă cu el însuși
Patogeneza bolilor autoimune implică o interacțiune complexă între predispozițiile genetice și factorii declanșatori de mediu, ceea ce duce la o ruptură a toleranței imunologice. În centrul acestui proces se află rolul inflamației, care nu numai că servește drept răspuns la lezarea țesuturilor, dar, în contextul bolilor autoimune, contribuie la deteriorarea țesuturilor. De exemplu, o mutație gain-of-function în fosfolipază C gamma 2 poate provoca inflamație spontană severă și autoimunitate prin creșterea intrării de Ca2+ extern, subliniind baza genetică a acestor boli (Yu și colab., 2023). În mod similar, căile dysregulate ale receptorilor Toll-like (TLR), care sunt cruciale pentru imunitatea înnăscută, au fost implicate în diferite boli autoimune, subliniind rolul răspunsurilor imune înnăscute în dezvoltarea autoimunității (Chen, Szodoray și Zeher, 2016).
Combaterea inflamației
Gestionarea inflamației este esențială în tratamentul și gestionarea bolilor autoimune. Strategiile includ utilizarea de medicamente antiinflamatoare, imunosupresoare și produse biologice care vizează căi imunitare specifice implicate în procesul inflamator. De exemplu, anticorpii monoclonali care vizează TNF-alfa, o citokină implicată în mod semnificativ în medierea inflamației sistemice, au fost eficienți în tratarea unor boli precum artrita reumatoidă și boala Crohn. În plus, înțelegerea influenței microbiomului asupra răspunsurilor imune oferă noi căi de intervenție terapeutică, deoarece alterările microbiotei intestinale au fost legate de mai multe afecțiuni autoimune (Wu, Zegarra-Ruiz și Diehl, 2020).
Secțiunea 4 Test
1. Ce declanșează atacul sistemului imunitar asupra propriilor celule ale organismului în bolile autoimune?
A) Agenți patogeni externi precum bacteriile și virușii
B) O defalcare a toleranței imunologice datorată factorilor genetici și de mediu
C) Leziuni directe la nivelul țesuturilor și organelor
D) Un surplus de producție de globule roșii
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) O defalcare a toleranței imunologice datorată factorilor genetici și de mediu.
Explicație:
Bolile autoimune apar atunci când există un eșec al toleranței imunologice, determinând sistemul imunitar să țintească în mod eronat propriile celule ale organismului. Această interacțiune complexă între predispozițiile genetice și factorii declanșatori de mediu duce la inflamații cronice și la deteriorarea țesuturilor.
2. Cum joacă inflamația un rol în dezvoltarea și evoluția bolilor autoimune?
A) Semnalează organismului să producă mai multe celule albe din sânge.
B) Acționează doar ca un răspuns protector la leziuni.
C) Contribuie la deteriorarea țesuturilor și agravează boala.
D) Nu are un impact semnificativ asupra bolilor autoimune.
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: C) Contribuie la deteriorarea țesuturilor și exacerbează boala.
Explicație:
În contextul bolilor autoimune, inflamația nu este doar un răspuns la leziunile tisulare, ci și un factor central care contribuie la deteriorarea țesuturilor. Inflamația cronică determinată de activitatea autoimună agravează afecțiunea și poate duce la diverse complicații.
3. Ce rol joacă factorii genetici în dezvoltarea afecțiunilor autoimune?
A) Au un impact minor în comparație cu alegerile privind stilul de viață.
B) Predispozițiile genetice pot influența semnificativ riscul de a dezvolta boli autoimune.
C) Numai factorii de mediu sunt responsabili pentru afecțiunile autoimune.
D) Factorii genetici afectează doar severitatea, nu și probabilitatea apariției bolilor autoimune.
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Predispozițiile genetice pot influența semnificativ riscul de a dezvolta boli autoimune.
Explicație:
Factorii genetici joacă un rol crucial în bolile autoimune, predispunând persoanele la un risc mai mare de a dezvolta aceste afecțiuni. Deși factorii declanșatori de mediu sunt, de asemenea, importanți, baza genetică poate determina susceptibilitatea la răspunsuri autoimune.
4. De ce este importantă gestionarea inflamației în tratamentul bolilor autoimune?
A) Inflamația nu are niciun rol în bolile autoimune și nu necesită gestionare.
B) Reducerea inflamației poate ameliora simptomele și preveni deteriorarea ulterioară a țesuturilor.
C) Gestionarea inflamației ajută doar la îmbunătățirea aspectului fizic al simptomelor.
D) Gestionarea inflamației este necesară numai în stadiile inițiale ale bolilor autoimune.
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Reducerea inflamației poate ameliora simptomele și preveni deteriorarea ulterioară a țesuturilor.
Explicație:
În bolile autoimune, gestionarea inflamației este esențială, deoarece ajută la ameliorarea simptomelor și previne deteriorarea ulterioară a țesuturilor cauzată de răspunsurile inflamatorii cronice. Gestionarea eficientă a inflamației este un aspect esențial al strategiilor de tratament, îmbunătățind calitatea vieții celor afectați.
Relația complexă dintre inflamație și autoimunitate subliniază importanța înțelegerii reglementării imunitare și a factorilor care duc la dereglarea sistemului imunitar. Progresele în cercetarea genetică și de biologie moleculară continuă să dezvăluie complexitatea bolilor autoimune, promițând tratamente mai bine direcționate și mai eficiente pentru gestionarea inflamației și autoimunității. (Yu et al., 2005), (Chen, Szodoray, & Zeher, 2016), (Wu, Zegarra-Ruiz, & Diehl, 2020).
05. Efectul inflamației asupra organismului
Introducere
Inflamația cronică este recunoscută din ce în ce mai mult ca fiind un factor critic în dezvoltarea unei game largi de boli. În timp ce inflamația acută este o parte vitală a mecanismului de apărare al organismului, inflamația cronică poate duce la efecte dăunătoare asupra diferitelor sisteme de organe, contribuind la patogeneza a numeroase boli metabolice și legate de vârstă, precum și a cancerului.
Inima
Inflamația cronică joacă un rol esențial în dezvoltarea bolilor cardiovasculare. Ea contribuie la formarea plăcilor aterosclerotice, care pot duce la atacuri de cord și accidente vasculare cerebrale. Citokinele și celulele inflamatorii sunt implicate în toate etapele aterosclerozei, de la leziunea endotelială inițială până la ruptura finală a plăcii. Prezența inflamației cronice sistemice (SCI) este, de asemenea, un predictor al rezultatelor slabe la pacienții cu boli cardiovasculare, subliniind necesitatea unor strategii de gestionare a inflamației pentru a reduce riscul cardiovascular (Furman et al., 2019).
Creierul
Inflamația este, de asemenea, implicată în mai multe boli neurodegenerative, cum ar fi boala Alzheimer și boala Parkinson. Inflamația cronică poate exacerba neurodegenerarea prin activarea microgliei, celulele imune rezidente ale creierului, ducând la eliberarea de citokine proinflamatorii și substanțe neurotoxice. Acest proces inflamator contribuie la progresia neurodegenerării și la manifestările clinice ale acestor boli.
Boli metabolice
Inflamația cronică este un factor-cheie al rezistenței la insulină și al diabetului de tip 2. Inflamația țesutului adipos, în special, joacă un rol esențial în dezvoltarea sindromului metabolic. Citokinele inflamatorii interferează cu semnalizarea insulinei, ducând la o absorbție deficitară a glucozei și la un risc crescut de diabet. Gestionarea inflamației prin intervenții asupra stilului de viață, cum ar fi dieta și exercițiile fizice, poate îmbunătăți sensibilitatea la insulină și poate contribui la controlul bolilor metabolice.
Cancerul
Inflamația contribuie la inițierea, progresia și metastazarea cancerului. Celulele inflamatorii și citokinele din micromediul tumoral promovează creșterea tumorii, angiogeneza și suprimarea răspunsului imun împotriva tumorii. Inflamația cronică poate duce, de asemenea, la deteriorarea ADN-ului, contribuind la mutageneza care inițiază dezvoltarea cancerului. Strategiile care vizează căile inflamatorii sunt explorate ca potențiale terapii pentru prevenirea și tratarea cancerului.
Secțiunea 5 Test
1. Cum contribuie inflamația cronică la apariția bolilor cardiovasculare?
A) Prin scăderea nivelului de colesterol
B) Prin promovarea formării plăcilor aterosclerotice
C) Prin îmbunătățirea funcției endoteliale
D) Prin reducerea tensiunii arteriale
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Prin favorizarea formării plăcilor aterosclerotice
Explicație:
Inflamația cronică este un factor-cheie în dezvoltarea bolilor cardiovasculare, în primul rând prin rolul său în promovarea formării plăcilor aterosclerotice. Aceste plăci pot duce la atacuri de cord și accidente vasculare cerebrale prin îngustarea și întărirea arterelor.
2. În ce fel este implicată inflamația în bolile neurodegenerative precum boala Alzheimer?
A) Prin protejarea neuronilor de leziuni
B) Prin promovarea neurogenezei
C) Prin activarea microgliei și eliberarea de citokine pro-inflamatorii
D) Prin îmbunătățirea funcției sinaptice
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: C) Prin activarea microgliei și eliberarea de citokine pro-inflamatorii
Explicație:
Inflamația joacă un rol semnificativ în bolile neurodegenerative, cum ar fi boala Alzheimer, prin activarea microgliei, celulele imune rezidente ale creierului. Aceasta duce la eliberarea de citokine proinflamatorii și substanțe neurotoxice, exacerbând neurodegenerarea și contribuind la evoluția bolii.
3. Descrieți rolul inflamației în sindromul metabolic și diabetul de tip 2.
A) Îmbunătățește sensibilitatea la insulină
B) Promovează rezistența la insulină
C) Crește absorbția glucozei în țesuturi
D) Reduce grăsimea corporală
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: B) Promovează rezistența la insulină.
Explicație:
Inflamația cronică este un factor esențial al rezistenței la insulină, o caracteristică a sindromului metabolic și a diabetului de tip 2. Citocinele inflamatorii, provenite în special din țesutul adipos, interferează cu semnalizarea insulinei, ducând la scăderea absorbției glucozei și la creșterea riscului de apariție a acestor boli metabolice.
4. Explicați relația dintre inflamația cronică și cancer.
A) Inflamația reduce creșterea tumorală și metastazele
B) Celulele inflamatorii și citokinele din micromediul tumoral inhibă dezvoltarea cancerului
C) Inflamația cronică poate duce la deteriorarea ADN-ului și poate promova creșterea tumorilor, angiogeneza și suprimarea imunității
D) Inflamația sporește capacitatea sistemului imunitar de a viza și distruge celulele canceroase
Faceți clic aici pentru a afla răspunsul.
Răspuns corect:: C) Inflamația cronică poate duce la deteriorarea ADN-ului și poate favoriza creșterea tumorilor, angiogeneza și suprimarea imunității.
Explicație:
Inflamația cronică contribuie la inițierea, progresia și metastazarea cancerului. Celulele inflamatorii și citokinele din micromediul tumoral susțin creșterea și supraviețuirea tumorii, promovează dezvoltarea de noi vase de sânge (angiogeneză) și suprimă răspunsul imun împotriva tumorii, facilitând astfel progresia cancerului.
Inflamația cronică este un fir comun care leagă o multitudine de boli, subliniind importanța gestionării inflamației pentru îmbunătățirea rezultatelor în materie de sănătate. Înțelegerea mecanismelor prin care inflamația contribuie la îmbolnăvire poate informa dezvoltarea de terapii țintite pentru a atenua efectele sale nocive. (Furman et al., 2019)


