Avdekking av betennelse: Beskytter som ble gjerningsmann i kronisk sykdom
01. Fordypning i betennelse og immunsystemet
Introduksjon og oversikt
Betennelse er en grunnleggende respons fra kroppens immunsystem for å beskytte mot skade, som infeksjoner, skader og giftstoffer, og igangsetter helbredelsesprosessen. Selv om det vanligvis er gunstig i akutte situasjoner, kan betennelse føre til alvorlige helsekonsekvenser når den blir kronisk, og bidra til en rekke sykdommer, inkludert hjertesykdom, diabetes og kreft. Å forstå betennelsens doble natur—dens roller i både å beskytte og potensielt skade kroppen—er avgjørende for å håndtere helse og forebygge sykdom.
Betennelse forklart
Betennelse er immunsystemets respons på skadelige stimuli, karakterisert ved rødhet, varme, hevelse, smerte og tap av funksjon. Denne prosessen er essensiell for kroppens helbredelses- og forsvarsmekanismer, og involverer et komplekst nettverk av signalmolekyler og celler som arbeider for å eliminere årsaken til celleskade, fjerne døde celler og igangsette vevsreparasjon. Imidlertid, når betennelse vedvarer utover den innledende responsen på skade eller infeksjon, kan den bli kronisk og bidra til utviklingen av ulike sykdommer.
En dypere forståelse av betennelsens rolle i sårreparasjon har oppstått, som indikerer både gunstige og skadelige effekter. Forskning har belyst de molekylære og cellulære mekanismene som kontrollerer betennelse i kutan vevsreparasjon, og understreker viktigheten av å målrette den inflammatoriske fasen for å modulere helingsresultatet. For eksempel fremhevet Eming, Krieg, og Davidson (2007) den sentrale rollen betennelse spiller i å etablere kutan homeostase etter skade, men også potensialet for betennelse til å forsinke heling og øke arrdannelse, noe som peker på kompleksiteten av betennelsens innvirkning på vevsreparasjon (Eming, Krieg, & Davidson, 2007).
Ditt immunsystem forklart
Immunsystemet er en sofistikert forsvarsmekanisme som beskytter kroppen mot eksterne trusler, som bakterier, virus og giftstoffer, samt interne trusler, som kreftceller. Det består av to hovedkomponenter: det medfødte immunsystemet, som gir umiddelbart, men uspesifikt forsvar, og det adaptive immunsystemet, som gir en målrettet respons på spesifikke patogener. Det medfødte systemet er den første forsvarslinjen og er ansvarlig for den innledende inflammatoriske responsen. I motsetning til dette involverer det adaptive systemet opprettelsen av hukommelsesceller som gjenkjenner og reagerer mer effektivt på tidligere møtte patogener.
Den inflammatoriske prosessen er en integrert del av immunsystemets funksjon, og den letter fjerningen av skadelige stimuli og initierer vevsreparasjon. Nøkkelaktører i inflammatoriske prosesser inkluderer hvite blodceller (leukocytter), som makrofager og nøytrofiler, som omslutter og ødelegger patogener. Cytokiner, signalproteiner som frigjøres av celler, spiller avgjørende roller i å mediere og regulere den inflammatoriske responsen.
I sammenheng med sårheling er betennelse det første trinnet, etterfulgt av vevsdannelse og ombygging. Immunsystemets regulering av betennelse er kompleks, med en balanse mellom pro-inflammatoriske og anti-inflammatoriske signaler som sikrer riktig helbredelse. Overdreven eller langvarig betennelse kan forstyrre denne balansen, noe som fører til svekket sårheling og kronisk betennelse, og understreker viktigheten av å forstå og potensielt modulere immunresponsen for å fremme helse og forebygge sykdom.
Det intrikate forholdet mellom betennelse og immunsystemet er sentralt for kroppens evne til å helbrede og forsvare seg selv. Forskning fortsetter å avdekke kompleksiteten i dette forholdet, med mål om å utnytte de gunstige aspektene ved betennelse for helbredelse samtidig som de skadelige effektene reduseres.
I de neste kapitlene vil vi utforske hvordan betennelse går fra å være en beskyttende mekanisme til en potensiell patogen faktor i ulike sykdommer, og implikasjonene for behandlings- og forebyggingsstrategier.
02. Når god betennelse blir dårlig
Introduksjon
Selv om betennelse er en beskyttende og helbredende respons fra kroppen på skade eller infeksjon, kan den bli skadelig når den vedvarer utover sin nyttige fase. Kronisk betennelse er kjernen i mange sykdommer som rammer mennesker, fra hjerte- og karsykdommer til kreft og videre. Denne overgangen fra en fordelaktig til en skadelig tilstand understreker den komplekse rollen betennelse har i helse og sykdom.
Problem Betennelse
Kronisk betennelse er en stille, men potent faktor i utviklingen av ulike sykdommer. Den virker gjennom forskjellige mekanismer, inkludert vedvarende aktivering av betennelsesveier, produksjon av betennelsesmolekyler, og rekruttering av immunceller som, i stedet for å løse betennelsen, bidrar til vevsskade og dysfunksjon. Denne vedvarende tilstanden av betennelse kan føre til DNA-skade, fremme celleproliferasjon, hemme apoptose (programmert celledød), og oppmuntre angiogenese (dannelse av nye blodårer), som alle kan legge grunnlaget for kreft og andre kroniske sykdommer.
Et bemerkelsesverdig eksempel er koblingen mellom kronisk betennelse og kardiovaskulære, metabolske og renale sykdommer. Manabe (2011) fremhever hvordan fedmeindusert kronisk lokal betennelse i fettvev spiller en avgjørende rolle i utviklingen av hjertesvikt og kronisk nyresykdom, og understreker sammenhengen mellom kroniske sykdommer gjennom inflammatoriske prosesser (Manabe, 2011).
Videre diskuterer Furman et al. (2019) hvordan sosiale, miljømessige og livsstilsfaktorer kan fremme systemisk kronisk betennelse (SCI), som fører til sykdommer som samlet representerer de ledende årsakene til funksjonshemming og dødelighet på verdensbasis, slik som kardiovaskulær sykdom, kreft, diabetes mellitus, kronisk nyresykdom, ikke-alkoholisk fettleversykdom, samt autoimmune og nevrodegenerative lidelser (Furman et al., 2019).
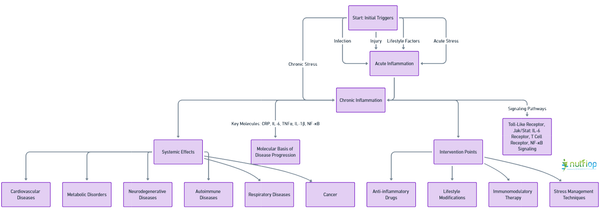
Interaktiv sykdomsgraf
Dette interaktive sykdomskartet illustrerer veiene gjennom hvilke kronisk betennelse bidrar til et bredt spekter av sykdommer. Det viser hvordan innledende utløsere som infeksjon, skade eller livsstilsfaktorer kan utvikle seg til en kronisk betennelsestilstand, og skisserer de nedstrøms effektene på ulike kroppssystemer samt fremhever potensielle intervensjonspunkter for å forhindre sykdomsprogresjon.
Quiz for seksjon 2
1. Sant eller Usant: Akutt betennelse fører alltid til kronisk betennelse.
2. Hvilken av følgende sykdommer er ikke vanligvis assosiert med kronisk betennelse?
a. Type 2-diabetes
b. Alzheimers sykdom
c. Akutt blindtarmbetennelse
d. Kreft
3. Hvilken rolle spiller fedme i kronisk betennelse?
a. Det har ingen effekt på betennelse.
b. Det reduserer kronisk betennelse.
c. Det induserer kronisk lokal betennelse i fettvev.
d. Det løser umiddelbart opp betennelse.
4. Hvilke av de følgende faktorene fremmer ikke systemisk kronisk betennelse (SCI)?
a. Fysisk skade
b. Dårlig kosthold
c. Regelmessig trening
d. Psykologisk stress
Klikk her for å avsløre svarene.
Svar: 1. Feil, 2. c, 3. c, 4. c
Å forstå overgangen fra gunstig akutt betennelse til skadelig kronisk betennelse gir kritisk innsikt i sykdomsmekanismer og tilbyr potensielle strategier for tidlig diagnose, forebygging og behandling. Ved å adressere de underliggende årsakene og prosessene til kronisk betennelse, kan det være mulig å redusere dens bidrag til et bredt spekter av kroniske sykdommer.
03. Betennelse og allergiske reaksjoner
Introduksjon
Allergisk betennelse er en kompleks immunrespons utløst av eksponering for allergener. I motsetning til den gunstige betennelsen som hjelper til med helbredelse, er allergisk betennelse en overreaksjon av immunsystemet på ufarlige stoffer som pollen, husstøvmidd eller visse matvarer. Denne overreaksjonen kan føre til en rekke allergiske sykdommer, inkludert høysnue, eksem og astma, som påvirker en betydelig del av befolkningen over hele verden.
Allergier og betennelse
Prosessen med allergisk betennelse involverer aktivering av ulike immunceller som mastceller, eosinofiler og T-lymfocytter. Ved eksponering for et allergen produserer individer med sensitivitet Immunoglobulin E (IgE) antistoffer som binder seg til reseptorer på mastceller og basofiler. Denne bindingen utløser frigjøring av histamin og andre inflammatoriske mediatorer, noe som fører til symptomer som hevelse, rødhet og kløe. Rollen til IgE og mastceller i å initiere allergiske reaksjoner understreker det intrikate forholdet mellom immunsystemet og allergener (Barnes, 2011).
Eksem og astma
Eczema (atopisk dermatitt) og astma er kroniske tilstander preget av allergisk betennelse. Eczema manifesterer seg som kløende, betent hud, mens astma påvirker luftveiene, noe som fører til pustevansker. Begge tilstandene drives av type 2 immunresponser, som involverer Th2-celler og cytokiner som IL-4 og IL-13, som fremmer IgE-produksjon og aktivering av eosinofiler. Samspillet mellom medfødte og adaptive immunresponser, som involverer celler som mastceller, basofiler og gruppe 2 medfødte lymfoide celler (ILC2s), spiller en avgjørende rolle i patologien til disse sykdommene (Kubo, 2017).
Behandling
Håndteringen av allergisk betennelse innebærer primært å unngå kjente allergener og bruke medisiner for å kontrollere symptomer. Kortikosteroider er effektive for å redusere betennelse, mens antihistaminer kan lindre kløe og hevelse ved å blokkere histaminvirkningen. For kroniske tilstander som astma og alvorlige allergier, kan immunterapi benyttes for gradvis å desensibilisere immunsystemet mot spesifikke allergener.
Seksjon 3 Quiz
1. Hvilke immunceller spiller en nøkkelrolle ved starten av en allergisk reaksjon?
A) B-lymfocytter
B) Mastceller og eosinofiler
C) Røde blodceller
D) Blodplater
Klikk her for å avsløre svaret.
Korrekt svar:: B) Mastceller og eosinofiler
Forklaring:
Mastceller og eosinofiler er avgjørende i de innledende stadiene av en allergisk respons. Ved eksponering for et allergen aktiveres disse cellene og frigjør inflammatoriske mediatorer som histamin, noe som fører til typiske allergiske symptomer.
2. Hva er funksjonen til Th2-cytokiner i sammenheng med allergiske sykdommer som eksem og astma?
A) De reduserer produksjonen av IgE.
B) De letter aktiveringen av Th1-celler.
C) De fremmer IgE-produksjon og aktivering av eosinofiler.
D) De undertrykker mastcelledegranulering.
Klikk her for å avsløre svaret.
Korrekt svar:: C) De fremmer IgE-produksjon og aktivering av eosinofiler.
Forklaring:
Th2-cytokiner, inkludert IL-4 og IL-13, er avgjørende for å drive type 2-immunresponser som er karakteristiske for allergiske tilstander ved å fremme IgE-produksjon og aktivering av eosinofiler. Dette forverrer den allergiske betennelsen som sees ved eksem og astma.
3. Beskriv rollen til immunglobulin E (IgE) i allergisk betennelse.
A) Det binder seg til antigener for å forhindre allergiske reaksjoner.
B) Det produseres som en respons på ikke-allergiske stimuli.
C) Det binder seg til reseptorer på mastceller og basofiler, og utløser frigjøring av inflammatoriske mediatorer.
D) Den deaktiverer eosinofiler og reduserer betennelse.
Klikk her for å avsløre svaret.
Korrekt svar:: C) Det binder seg til reseptorer på mastceller og basofiler, og utløser frigjøring av inflammatoriske mediatorer.
Forklaring:
IgE spiller en sentral rolle i allergiske reaksjoner. Personer med allergier produserer IgE-antistoffer som binder seg til reseptorer på mastceller og basofiler. Denne interaksjonen får cellene til å frigjøre ulike inflammatoriske mediatorer, noe som fører til allergiske symptomer.
4. Hva er effektive behandlingsstrategier for å håndtere allergisk betennelse?
A) Økende eksponering for allergener
B) Bruk av kortikosteroider og antihistaminer
C) Administrasjon av antibiotika
D) Unngåelse av betennelsesdempende medisiner
Klikk her for å avsløre svaret.
Korrekt svar:: B) Bruk av kortikosteroider og antihistaminer.
Forklaring:
Å håndtere allergisk betennelse innebærer ofte å unngå kjente allergener og bruke medisiner for å kontrollere symptomer. Kortikosteroider reduserer betennelse, mens antihistaminer lindrer kløe og hevelse ved å blokkere virkningen av histamin. For kroniske eller alvorlige allergier kan immunterapi også vurderes for gradvis å desensitivisere immunsystemet mot spesifikke allergener.
Å forstå mekanismene bak allergisk betennelse er essensielt for å utvikle målrettede terapier for effektivt å behandle og forebygge allergiske sykdommer. Forskning fortsetter å avdekke de komplekse interaksjonene mellom immunceller, mediatorer og miljøfaktorer i allergiske reaksjoner, og gir håp om nye og forbedrede behandlinger.
04. Betennelse og Autoimmun Sykdom
Introduksjon
Autoimmune sykdommer oppstår når immunsystemet feilaktig angriper kroppens egne celler, noe som fører til kronisk betennelse og ulike helseproblemer. Disse tilstandene kan påvirke nesten hvilken som helst del av kroppen, inkludert ledd, hud, hjerne og indre organer, og resulterer i et bredt spekter av symptomer og komplikasjoner.
Når kroppen din kjemper mot seg selv
Patogenesen til autoimmune sykdommer involverer et komplekst samspill mellom genetiske predisposisjoner og miljømessige utløsere, som fører til et sammenbrudd i immunologisk toleranse. Sentralt i denne prosessen er betennelsens rolle, som ikke bare fungerer som en respons på vevsskade, men som i sammenheng med autoimmune sykdommer bidrar til vevsskade. For eksempel kan en gain-of-function-mutasjon i fosfolipase C gamma 2 forårsake alvorlig spontan betennelse og autoimmunitet ved å øke ekstern Ca2+-inntreden, noe som fremhever den genetiske basisen for slike sykdommer (Yu et al., 2023). På samme måte har dysregulerte Toll-lignende reseptor (TLR) veier, som er avgjørende for medfødt immunitet, blitt implisert i ulike autoimmune sykdommer, noe som understreker rollen til medfødte immunresponser i utviklingen av autoimmunitet (Chen, Szodoray, & Zeher, 2016).
Bekjempe betennelse
Å håndtere betennelse er avgjørende i behandlingen og håndteringen av autoimmune sykdommer. Strategier inkluderer bruk av betennelsesdempende medisiner, immunsuppressiva og biologiske legemidler som retter seg mot spesifikke immunsystemveier involvert i betennelsesprosessen. For eksempel har monoklonale antistoffer som retter seg mot TNF-alfa, et cytokin som er betydelig involvert i å mediere systemisk betennelse, vært effektive i behandlingen av sykdommer som revmatoid artritt og Crohns sykdom. Videre gir forståelsen av mikrobiomets innflytelse på immunresponser nye muligheter for terapeutisk intervensjon, ettersom endringer i tarmmikrobiota har blitt knyttet til flere autoimmune tilstander (Wu, Zegarra-Ruiz, & Diehl, 2020).
Seksjon 4 Quiz
1. Hva utløser immunsystemets angrep på kroppens egne celler ved autoimmune sykdommer?
A) Eksterne patogener som bakterier og virus
B) En sammenbrudd i immunologisk toleranse på grunn av genetiske og miljømessige faktorer
C) Direkte skade på vev og organer
D) Et overskudd av produksjon av røde blodceller
Klikk her for å avsløre svaret.
Korrekt svar:: B) En svikt i immunologisk toleranse på grunn av genetiske og miljømessige faktorer.
Forklaring:
Autoimmune sykdommer oppstår når det er en svikt i immunologisk toleranse, noe som fører til at immunsystemet feilaktig angriper kroppens egne celler. Dette komplekse samspillet mellom genetiske disposisjoner og miljømessige utløsere resulterer i kronisk betennelse og vevsskade.
2. Hvordan spiller betennelse en rolle i utviklingen og progresjonen av autoimmune sykdommer?
A) Det signaliserer kroppen til å produsere flere hvite blodceller.
B) Det fungerer utelukkende som en beskyttende respons på skade.
C) Det bidrar til vevsskade og forverrer sykdommen.
D) Det har ingen betydelig innvirkning på autoimmune sykdommer.
Klikk her for å avsløre svaret.
Korrekt svar:: C) Det bidrar til vevsskade og forverrer sykdommen.
Forklaring:
I sammenheng med autoimmune sykdommer er betennelse ikke bare en respons på vevsskade, men en sentral faktor som bidrar til vevsskade. Kronisk betennelse drevet av autoimmun aktivitet forverrer tilstanden og kan føre til ulike komplikasjoner.
3. Hvilken rolle spiller genetiske faktorer i utviklingen av autoimmune tilstander?
A) De har en mindre innvirkning sammenlignet med livsstilsvalg.
B) Genetiske predisposisjoner kan betydelig påvirke risikoen for å utvikle autoimmune sykdommer.
C) Bare miljøfaktorer er ansvarlige for autoimmune tilstander.
D) Genetiske faktorer påvirker kun alvorlighetsgraden, ikke sannsynligheten, for autoimmune sykdommer.
Klikk her for å avsløre svaret.
Korrekt svar:: B) Genetiske disposisjoner kan betydelig påvirke risikoen for å utvikle autoimmune sykdommer.
Forklaring:
Genetiske faktorer spiller en avgjørende rolle i autoimmune sykdommer, og disponerer individer for en høyere risiko for å utvikle disse tilstandene. Selv om miljømessige utløsere også er viktige, kan den genetiske basisen bestemme mottakelighet for autoimmune responser.
4. Hvorfor er det viktig å håndtere betennelse i behandlingen av autoimmune sykdommer?
A) Betennelse har ingen rolle i autoimmune sykdommer og trenger ikke behandling.
B) Reduksjon av betennelse kan lindre symptomer og forhindre ytterligere vevsskade.
C) Å håndtere betennelse hjelper bare med å forbedre det fysiske utseendet til symptomene.
D) Håndtering av betennelse er kun nødvendig i de innledende stadiene av autoimmune sykdommer.
Klikk her for å avsløre svaret.
Korrekt svar:: B) Redusere betennelse kan lindre symptomer og forhindre ytterligere vevsskade.
Forklaring:
Ved autoimmune sykdommer er håndtering av betennelse kritisk, da det bidrar til å lindre symptomer og forhindrer ytterligere skade på vev forårsaket av kroniske inflammatoriske responser. Effektiv betennelseshåndtering er en nøkkelaspekt ved behandlingsstrategier, og forbedrer livskvaliteten for de som er rammet.
Det intrikate forholdet mellom betennelse og autoimmunitet fremhever viktigheten av å forstå immunregulering og faktorene som fører til dysregulering av immunsystemet. Fremskritt innen genetisk og molekylærbiologisk forskning fortsetter å avdekke kompleksiteten i autoimmune sykdommer, og lover mer målrettede og effektive behandlinger for å håndtere betennelse og autoimmunitet. (Yu et al., 2005), (Chen, Szodoray, & Zeher, 2016), (Wu, Zegarra-Ruiz, & Diehl, 2020).
05. Betennelsens effekt på kroppen
Introduksjon
Kronisk betennelse blir i økende grad anerkjent som en kritisk faktor i utviklingen av et bredt spekter av sykdommer. Mens akutt betennelse er en viktig del av kroppens forsvarsmekanisme, kan kronisk betennelse føre til skadelige effekter på tvers av ulike organsystemer, og bidra til patogenesen av en rekke aldersrelaterte og metabolske sykdommer, samt kreft.
Hjertet
Kronisk betennelse spiller en avgjørende rolle i utviklingen av kardiovaskulære sykdommer. Den bidrar til dannelsen av aterosklerotiske plakk, som kan føre til hjerteinfarkt og slag. Inflammatoriske cytokiner og celler er involvert i alle stadier av aterosklerose, fra den innledende endoteliale skaden til den endelige rupturen av plakket. Tilstedeværelsen av systemisk kronisk betennelse (SCI) er også en prediktor for dårlige utfall hos pasienter med kardiovaskulær sykdom, noe som understreker behovet for strategier for å håndtere betennelse for å redusere kardiovaskulær risiko (Furman et al., 2019).
Hjernen
Betennelse er også involvert i flere nevrodegenerative sykdommer, som Alzheimers sykdom og Parkinsons sykdom. Kronisk betennelse kan forverre nevrodegenerasjon gjennom aktivering av mikroglia, hjernens egne immunceller, som fører til frigjøring av proinflammatoriske cytokiner og nevrotoksiske stoffer. Denne betennelsesprosessen bidrar til progresjonen av nevrodegenerasjon og de kliniske manifestasjonene av disse sykdommene.
Metabolske sykdommer
Kronisk betennelse er en viktig drivkraft for insulinresistens og type 2-diabetes. Betennelse i fettvev, spesielt, spiller en kritisk rolle i utviklingen av metabolsk syndrom. Inflammatoriske cytokiner forstyrrer insulinsignaleringen, noe som fører til nedsatt glukoseopptak og økt risiko for diabetes. Å håndtere betennelse gjennom livsstilsintervensjoner, som kosthold og trening, kan forbedre insulinfølsomheten og bidra til å kontrollere metabolske sykdommer.
Kreft
Betennelse bidrar til initiering, progresjon og metastase av kreft. Inflammatoriske celler og cytokiner i tumorens mikromiljø fremmer tumorvekst, angiogenese og undertrykkelse av immunresponsen mot svulsten. Kronisk betennelse kan også føre til DNA-skade, noe som bidrar til mutagenesen som initierer kreftutvikling. Strategier som retter seg mot inflammatoriske veier blir utforsket som potensielle terapier for kreftforebygging og behandling.
Seksjon 5 Quiz
1. Hvordan bidrar kronisk betennelse til utviklingen av hjerte- og karsykdommer?
A) Ved å redusere kolesterolnivåene
B) Ved å fremme dannelsen av aterosklerotiske plakk
C) Ved å forbedre endotelial funksjon
D) Ved å redusere blodtrykket
Klikk her for å avsløre svaret.
Korrekt svar:: B) Ved å fremme dannelsen av aterosklerotiske plakk
Forklaring:
Kronisk betennelse er en nøkkelfaktor i utviklingen av kardiovaskulære sykdommer, hovedsakelig gjennom sin rolle i å fremme dannelsen av aterosklerotiske plakk. Disse plakkene kan føre til hjerteinfarkt og slag ved å innsnevre og herde arteriene.
2. På hvilken måte er betennelse involvert i nevrodegenerative sykdommer som Alzheimers?
A) Ved å beskytte nevroner mot skade
B) Ved å fremme nevrogenese
C) Ved å aktivere mikroglia og frigjøre proinflammatoriske cytokiner
D) Ved å forbedre synaptisk funksjon
Klikk her for å avsløre svaret.
Korrekt svar:: C) Ved å aktivere mikroglia og frigjøre pro-inflammatoriske cytokiner
Forklaring:
Betennelse spiller en betydelig rolle i nevrodegenerative sykdommer som Alzheimers ved å aktivere mikroglia, hjernens egne immunceller. Dette fører til frigjøring av proinflammatoriske cytokiner og nevrotoksiske stoffer, som forverrer nevrodegenerasjon og bidrar til sykdommens progresjon.
3. Beskriv rollen til betennelse i metabolsk syndrom og type 2-diabetes.
A) Det forbedrer insulinfølsomheten
B) Det fremmer insulinresistens
C) Det øker glukoseopptaket i vev
D) Det reduserer kroppsfett
Klikk her for å avsløre svaret.
Korrekt svar:: B) Det fremmer insulinresistens.
Forklaring:
Kronisk betennelse er en kritisk drivkraft for insulinresistens, et kjennetegn ved metabolsk syndrom og type 2-diabetes. Inflammatoriske cytokiner, spesielt fra fettvev, forstyrrer insulinsignaleringen, noe som fører til nedsatt glukoseopptak og økt risiko for å utvikle disse metabolske sykdommene.
4. Forklar forholdet mellom kronisk betennelse og kreft.
A) Betennelse reduserer tumorvekst og metastase
B) Inflammatoriske celler og cytokiner i tumorens mikromiljø hemmer kreftutvikling
C) Kronisk betennelse kan føre til DNA-skade og fremme tumorvekst, angiogenese og immunsuppresjon.
D) Betennelse forbedrer immunsystemets evne til å målrette og ødelegge kreftceller
Klikk her for å avsløre svaret.
Korrekt svar:: C) Kronisk betennelse kan føre til DNA-skade og fremme tumorvekst, angiogenese og immunsuppresjon.
Forklaring:
Kronisk betennelse bidrar til initiering, progresjon og metastase av kreft. Inflammatoriske celler og cytokiner i tumorens mikromiljø støtter tumorvekst og overlevelse, fremmer utviklingen av nye blodårer (angiogenese), og undertrykker immunresponsen mot svulsten, og dermed letter kreftprogresjonen.
Kronisk betennelse er en fellesnevner som knytter en rekke sykdommer sammen, og fremhever viktigheten av å håndtere betennelse for å forbedre helseutfall. Å forstå mekanismene som gjør at betennelse bidrar til sykdom, kan informere utviklingen av målrettede terapier for å dempe dens skadelige effekter. (Furman et al., 2019)


